Hospital Clínico Quirúrgico "Lucía Iñiguez Landin" de Holguín.
Traumatismo craneo encefálico.
Craneal traumatism.
José Alberto Alvarez
Especialista de Primer Grado en Imagenología. Hospital Clínico Qurúrgico. Holguín.
INTRODUCCION
La Tomografía Axial Computarizada (TC) es de gran ayuda en el diagnóstico y pronóstico de los traumatismos craneoencefálicos (TCE ); si el tiempo apremia no hay que detenerse a realizar todos los cortes, basta con realizar uno o dos separados por cuatro o cinco centímetros.
La sangre reciente se
muestra como lesiones de gran densidad, mientras que el edema o infarto como
lesiones hipodensas.
DESARROLLO
Existe una distinción entre trauma de cráneo cerrado y abierto dependiendo en que la duramadre permanezca intacta o si esté perforada por una fractura o por entrada de un cuerpo extraño.
>CLASIFICACION DE LOS T.C.E.
1. T.C.E. Extracerebral
1.1. Hematoma Subdural ( HSD )
1.2. Higroma Subdural.
1.3. Hematoma Epidural ( HED )
1.4. Hemorragia Subaracnoidea ( HSAT )
2. T.C.E. Intracraneal
2.1. Edema
2.2. Contusión
2.3. Hemorragia intracerebral.
TRAUMA CRANEOENCEFALICO CERRADO
Estos son los traumatismos craneales más frecuentes en tiempo de paz, la violencia traumática deforma momentáneamente al cráneo por lo que el tejido cerebral es comprimido en el sitio del golpe y estirado en el lado opuesto, el resultado es una contusión tisular y laceración vascular, ambos pueden llegar a producir cambios, tales como, hematomas y edema cerebral con su consecuente efecto de masa reconocible en la Tomografía Computarizada.
En un paciente en estado de coma por TCE, la TC no muestra cambios patológicos en un 30%, zonas circunscritas de edema en un 10%, contusión hemorrágica intracerebral en 20% y lesiones combinadas en otro 20%. (3,5,6)
Usualmente, los hematomas intracraneales masivos causan un agudo y pronunciado efecto de masa, con el riesgo de herniación infratentorial de partes supratentoriales del cerebro; mas tarde puede ocurrir de las amígdalas cerebelosas a través del agujero magno con compresión de la médula.
Radiografías simples de cráneo revelan fracturas de la bóveda del cráneo; base del cerebro, macizo facial, así como neumoencéfalo si este está presente. Un cuerpo de la pineal calcificado desplazado de su posición en la línea media puede indicar una lesión que ocupa espacio. Antes del surgimiento de la TC, la arteriografía cerebral fue el procedimiento más importante para investigar hematomas intracraneales sobre la base del desplazamiento de los vasos cerebrales; en estos momentos, pocas son sus indicaciones; oclusión traumática o disección de la arteria carótida, sospecha de hemorragia no traumática causada por angiomas, aneurísmas, tumores cerebrales, fístulas del seno cavernoso y trombosis del seno sagital superior. En ocasiones un hematoma subdural isodenso, unilateral o bilateral puede ocasionalmente ofrecer datos dudosos en la TC lo cual debe ser confirmado en la angiografía.
Lesiones Extracerebrales:
Hematoma Subdural (HS )
Habitualmente está originado por la rotura traumática de las venas corticales de la superficie cerebral que se dirigen hacia la duramadre, venas puentes subdurales y de arterias corticales. La sangre extravasada se colecciona entre la aracnoides, medialmente, y la duramadre, lateralmente (espacio subdural), extendiéndose sobre una gran parte de un hemisferio y comprimiendo el cerebro.(1) Ellos ocurren a cualquier, edad pero más frecuentemente entre la 6ta y 8va década de la vida donde la movilidad del cerebro es mayor como resultado de la atrofia senil y la ruptura de las venas ocurre más fácilmente.
En la TC.
La imagen típica del HSD es una zona hiperdensa, en forma de medialuna y que se encuentra situada entre la corteza cerebral y la tabla interna del cráneo, extendiéndose ampliamente por todo el hemisferio cerebral con un borde lateral convexo y otro medial cóncavo, se asocia con gran desplazamiento o efecto de masa sobre las estructuras de la línea media y el sistema ventricular.(1,3,5,6)
Evolución
De acuerdo a su evolución se clasifican en:
HSD en fase aguda.
La imagen típica es la de medialuna hiperdensa, aunque puede aparecer isodensa lo que ocurre en pacientes portadores de una anemia, en aquellos en que se a añadido una lesión que cause mezcla de LCR con sangre del hematoma.(5) Es en estos últimos casos donde el estudio con contraste es muy importante para un exacto diagnóstico ya que la imagen de separación entre el hematoma y la corteza cerebral será mucho más nítida.
En ocasiones es posible ver un halo hipodenso alrededor del hematoma, debido a la coexistencia con una contusión o un edema cerebral.
La demostración de sangre en la cisura interhemisférica y en el tentorio pueden ayudar al diagnóstico diferencial de una localización subdural, sin embargo, ambos hematomas, epidural y subdural usualmente requieren cirugía por lo que el diagnóstico diferencial no es de gran importancia. En muchos casos, el HSD es acompañado por marcado edema ipsilateral y el efecto de masa es pronunciado. El de las estructuras de la línea media puede bloquear el agujero de Monro y el ventrículo contralateral entonces estará dilatado.
HSD en fase subaguda y crónica.
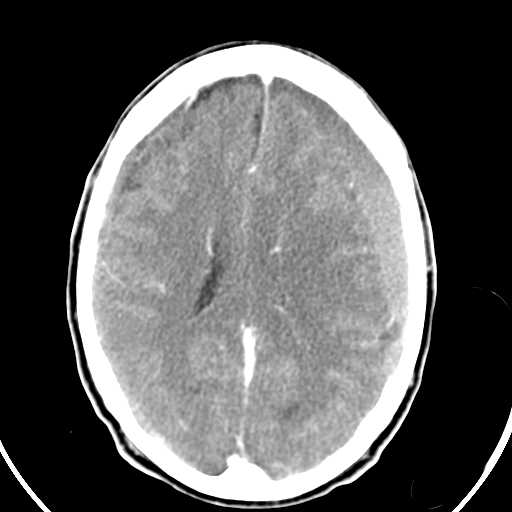
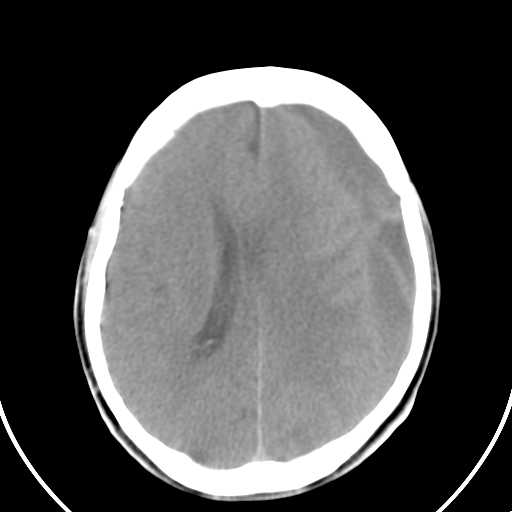
En este período el hematoma comienza su liquefacción y la formación de una membrana en su superficie, paulatinamente, la densidad del H.S.D va decreciendo, pasando por una fase de densidad mixta hasta llegar a un período de isodensidad, seguida de una fase hipodensa hasta llegar a una imagen final muy homogénea(Figura 1 y 2).
El HSD crónico puede tener algunas zonas de mayor densidad en su interior como expresión de hemorragias repetidas o tener una hiperdensidad en la parte inferior de la cavidad del hematoma con un nivel debido a la sangre sedimentada en la zona de declive. Su causa puede permanecer oscura, como compleja también sería la apariencia en la TC por los fenómenos de absorción, formación de compartimientos debido a las adhesiones, trasudación de líquido y calcificación en grado variable. El HSC crónico es bilateral en un 10%.
El diagnóstico de HSD en esta fase, puede ser difícil por la isodensidad que presenta, por lo que tienen mucho valor los desplazamientos mínimos de la línea media, la existencia de un colapso ventricular o la obliteración de un espacio subaracnoideo, en estos casos, es absolutamente necesario realizar un estudio EV.
Como ya dijimos, en la fase crónica los HSD son francamente hipodensos y homogéneos siendo muy difíciles de diferenciar de los Higromas Subdurales; la diferencia radica en que los síntomas que presenta el Higroma son muy agudos.


Figura 1. Corte Axial de estudio contrastado donde se observa imagen isodensa en forma de semiluna fronto parietal izquierda con efecto de masa sobre el ventrículo lateral de ese lado.
ID Hematoma Subdural subagudo(Isodenso).
Figura 2. Corte Axial de Estudio Simple, observece la media luna hipodensa fronto-parietal izquierda con efecto de masa sobre el ventrículo lateral. ID Hematoma Subdural subagudo(Hipodenso).
Higroma Subdural.
Este ocurre principalmente en niños, aunque también puede presentarse en adultos; se desarrolla como resultado de la entrada de LCR subdural a través de una especie de válvulas en la membrana aracnoidea. Usualmente el volumen es menor que en la hemorragia y puede ofrecer el aspecto del efecto de masa.
La TC revela una medialuna con los valores de atenuación del LCR debajo de la bóveda del cráneo; Frecuentemente es bilateral. (5,6)( Figura #3)
Un Higroma subdural crónico o subagudo puede ocurrir en el postoperatorio después de un trauma de cráneo severo. El Higroma surge en el lado de la cirugía o en el lado opuesto de la operación como resultado del alivio del efecto de masa.
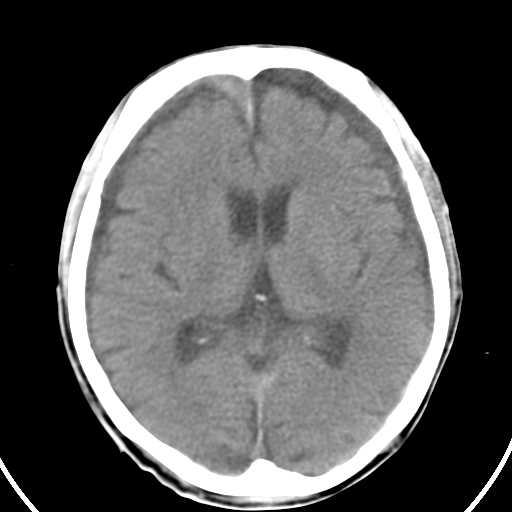
Figura 3. Corte Axial de Estudio Simple en un paciente adulto donde se observa semiluna frontoparietal bilateral de aspecto muy similar al L.C.R. . ID Higroma Subdural Bilateral.
Hematoma Epidural (HED).
Se trata de una colección hemática situada entre la tabla interna del cráneo y la duramadre, que por disección crea un espacio no real en situación normal, el epidural. La sangre levanta la duramadre desde la bóveda del cráneo.
El origen puede ser arterial, por rotura de la arteria meningea a causa de fractura (el HED se asocia en un 22% de los casos con fracturas craneales), o por el contrario, venoso, por rotura de las venas diploicas o de los senos de la duramadre.
La arteria meningea media es la más frecuentemente lesionada, lo que hace que la localización preferente del HED sea la temporoparietal. Hematomas Epidurales de la fosa posterior son de importancia clínica particular debido a que usualmente tienen un curso fulminante(1,3,5,6)
El cuadro clínico es agudo usualmente y está determinado por la rápida compresión cerebral a que el paciente se ve sometido del que solo puede ser salvado por una cirugía inmediata.
Aspecto en la TC.
La imagen clásica de un HED es una lesión hiperdensa con una morfología biconvexa, en el 80% de los casos, aunque también puede presentarse como plano convexo o de media luna, adyacente a la tabla interna del cráneo, los bordes están perfectamente delimitados, lo que a veces es lo único que lo diferencia del HSD. Si la duramadre comienza a verse como una capa fina e hiperdensa sobre el hematoma y el cerebro luego de la inyección del contraste será lo único que haga el diagnóstico diferencial. Normalmente para un mismo volumen de hematoma, el HED desplaza la línea media en menor cuantía que el H.S.D.
La densidad del HED no siempre es homogénea como ya expresamos, debido a que el grado de coagulación puede variar localmente dentro del hematoma; la zona hiperdensa puede estar acompañada por áreas hipodensas o isodensas. Un HED isodenso es una rara variante la que puede ser observada inmediatamente después del trauma antes que la sangre fresca se haya coagulado.
Un HED crónico ofrece un aspecto heterogéneo con variación de los valores de atenuación por la absorción incipiente de los constituyentes sólidos de la sangre(Figura #4).
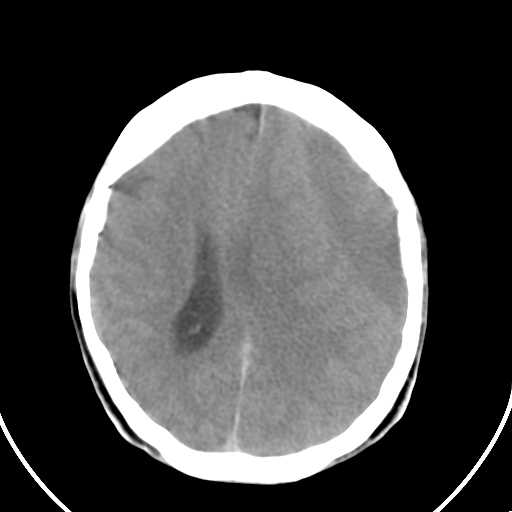
Figura 4. Corte Axial de Estudio Simple. Observece imagen biconvexa de aspecto hipodenso frontoparietal izquierdo con efecto de masa sobre el ventrículo lateral de ese lado. ID Hematoma Epidural.
Los HED pueden ser múltiples; no es frecuente que en enfermos operados de un HED importante aparezca otro o varios por expansión rápida de las otras lesiones no visibles antes de la cirugía y demostradas al decrecer la presión intracraneal después de la intervención.
Hemorragia Subaracnoidea Traumática (HSAT).
Es muy frecuente en los traumatismos craneoencefálicos.
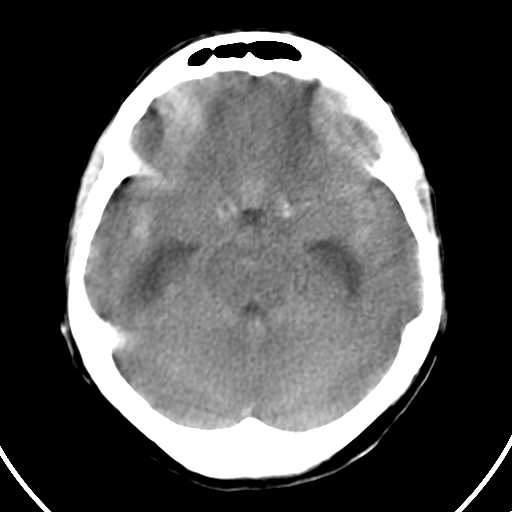
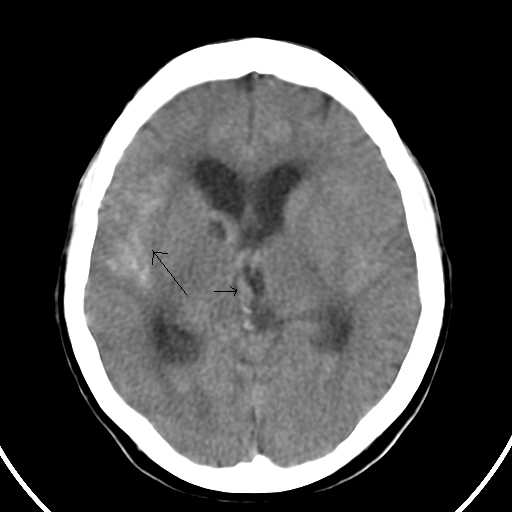
Figuras 5 y 6. Cortes Axiales de Estudios Simples de un paciente a diferentes niveles donde vemos imágenes hiperdensas(sangre) que llenan la cisternas basales y el III Ventrículo(Flechas). ID Hemorragia Subaracnoidea Traumática.
El origen más frecuente es la lesión de una arteria cortical cerebral o más raramente por rotura de un hematoma parenquimatoso en un ventrículo (4); cuando la lesión ocurre en un vaso de la base del cráneo la hemorragia es masiva y habitualmente incompatible en la vida.
Aspecto en la TC.
Aparece ocupado un espacio subaracnoideo (cisternas basales, cisura de Silvio, interhemisférica, a lo largo del tentorio, etc. ) por una imagen hiperdensa. (1,3-6)(Figuras 5 y 6)
El D.Diferencial con el HSD de localización interhemisférica se basa en el mayor grosor que siempre tiene el HSD. (4)
A la semana del sangramiento el examén es practicamente normal.
La HSAT es una de las causas del desarrollo de una Hidrocefalia a presión normal.
Lesiones intracerebrales.
Cuando el traumatismo lesiona la masa encefálica se produce retardo en la circulación capilar, lo que origina una retención local de ácido láctico que implica un aumento del líquido extracelular, apareciendo así un Edema cerebral. También pueden afectarse los vasos encefálicos, y su rotura origina una extravasación que puede provocar la aparición de un Hematoma intracerebral. (1-6) En ocasiones se produce la rotura del vaso y se origina un espasmo del mismo, o una trombosis, con lo que la extravasación sanguínea no llega a producir una hemorragia extensa que, unida al edema preexistente, origine así una Contusión cerebral.
Edema cerebral.
Puede ser citotóxico, intersticial o vasógeno; pero en el primer momento luego de trauma es vasógeno, reflejando la rotura de la barrera hematoencefálica con salida del contenido intravascular.
Aspecto en la TC.
Es un área de hipodensidad dentro y fuera de las áreas de contusión y hematoma parenquimatoso, aunque a veces suele verse solo; este aparece típicamente a las 24 horas posteriores al traumatismo, alcanzando el máximo entre los tres y cinco días, para posteriormente resolverse de forma gradual.
Contusión cerebral.
Es una lesión por golpe o contragolpe produciéndose compresión y estiramiento del tejido cerebral lo que causa necrosis tisular circunscrita y en particular lesiones vasculares con extravasación de líquido edematoso y sangre(Figura #7). Las lesiones pueden ser divididas como sigue:
1. Tipo I. Edema focal traumático con buen pronóstico.
2. Tipo II. Contusión focal hemorrágica.
3. Tipo III. Contusión hemorrágica multifocal, la cual es usualmente combinada con hematomas epidurales y subdurales y tiene un pronóstico muy malo.
4. Tipo IV. Edema traumático difuso, cursa un pronóstico muy malo.
Edema traumático focal. Tipo I.
La lesión cerebral afecta la permeabilidad de los capilares y las paredes de las células gliales, como resultado pocas horas después del trauma existe una colección focal de líquido en los tejidos lo cual alcanza su máximo pico entre las 12 y 14 horas del traumatismo.
En la TC, el edema aparece usualmente como una zona pobremente delimitada de densidad reducida. Parecido al infarto la zona edematosa ocasionalmente se realza con el contraste debido a un deterioro de la BHE, en contraste al edema peritumoral focal el cual permanece confinado a la sustancia blanca, el edema traumático también se extiende a la corteza y los ganglios basales. Este raramente produce efecto de masa.
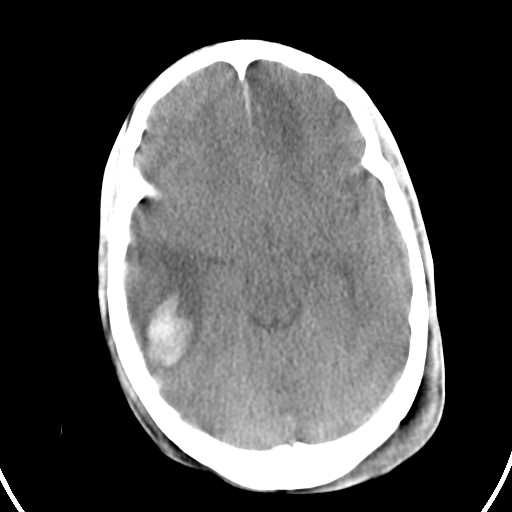
Figura 7. Corte Axial de un Estudio Simple observece en región temporoparietal derecha imagen hiperdensa(sangre) rodeada de una zona hipodensa(edema). ID Contusión Cerebral.
Contusión hemorrágica de Tipo II y III.
La sangre fluye dentro de los tejidos por el estiramiento traumático de los vasos cerebrales por lo que desarrollan hematomas en la corteza y zonas paracorticales, las que son menos pronunciadas en el sitio del golpe que en el de contragolpe. Dependiendo de la violencia del golpe, todos los sitios y grados de severidad son posibles.
Edema difuso traumático.
Edema cerebral traumático difuso es encontrado principalmente en niños y la edad juvenil, lo que es conocido en la TC por una compresión simétrica de los ventrículos laterales y de la cisterna de la gran vena cerebral. (2)
Como que el espacio subaracnoideo es pequeño en niños no traumatizados el diagnóstico por TC de edema cerebral generalizado es difícil y sólo puede ser en ocasiones confirmado retrospectivamente por medio de estudios evolutivos cuando el agrandamiento gradual de los espacios líquidos y la concentración de edema en la región periventricular ocurre. Un síntoma ocasionalmente concomitante es el Higroma Subdural. (3,5,6)
No es frecuente encontrar contusión hemorrágica junto con hematomas epidurales y subdurales.
Algunas veces los hematomas pueden desarrollarse por horas o días después del trauma cuando las paredes de los vasos secundariamente se rompen como resultado de un disturbio circulatorio local; debido a esto una TC inicial en trauma de cráneo no es garantía del curso subsecuente y estudios de seguimiento son necesarios si el estado neurológico se deteriora.
TRAUMA CRANEOENCEFALICO ABIERTO.
Estos daños están marcados por aperturas traumáticas de la duramadre con daño cutáneo simultaneo o comunicación con los senos perinasales y surgen como resultado de heridas por armas de fuego y fracturas deprimidas. Los proyectiles y fragmentos de hueso se hallan intracranealmente y son rápidamente demostrados en la TC por su alta densidad, ellos conducen a la destrucción local del tejido cerebral, resultando en zonas de hematomas, edemas y necrosis con la misma evolución que las vistas en los traumas de cráneo cerrado.
Herida por arma de fuego.
La TC revela destrucción del hueso en el sitio de entrada del proyectil y posiblemente en el de salida, el trayecto intracraneal del proyectil aparece típicamente como una continua banda hiperdensa ya que la sangre entra en esta, también pueden verse fragmentos óseos o del proyectil. (3,5,6)
Neumoencéfalo.
Esto ocurre cuando existe un escape de líquido a través de una lesión del hueso y la duramadre y el aire entra al espacio subaracnoideo o al Sistema ventricular, la fístula de LRC usualmente ocurre en una fractura de la base del cráneo y el líquido fluye hacia afuera a través de los senos paranasales, la nariz o por el conducto auditivo externo. (5,6) Cuando la cantidad de aire en el interior del cráneo es considerable puede producir efecto de masa.
SECUELAS TARDIAS DEL TRAUMA DE CRANEO.
CONCLUSIONES
1. La posibilidad de detectar hematomas extracerebrales (HED y HSD) con gran precisión topográfica es real.
2. Descubre contusiones hemorrágicas o hematomas intraparenquimatosos. Las contusiones hemorrágicas sean cual sea su tamaño y densidad inicial evolucionan con el tiempo transcurrido luego del trauma y se hacen más manifiestas y de mayor tamaño en las horas inmediatas al accidente, de aquí que sea preciso repetir el estudio de TC en el primer o segundo día, sobre todo, cuando la recuperación del paciente no es evidente.
3. Pone de manifiesto si hay colapso de los espacios del LRC, lo que se expresa por disminución del tamaño ventricular y por borramiento de las cisternas basales.
4. Este cuadro suele deberse a edemas generalizados o a un aumento del volumen sanguíneo, esta última modalidad o congestión vascular se presenta con más frecuencia en la infancia y en su tratamiento es fundamental la hiperventilación.
5. Se pueden reconocer las zonas de impacto por la presencia de hinchazón en los tejidos blandos, que puede coincidir con una fractura o una contusión subyacente y otra contusión por contragolpe en la pared opuesta del cerebro.
BIBLIOGRAFIA
José
Alberto Alvarez . Hospital Clínico Quirúrgico "Lucía Iñiguez Landín"
de Holguín. Holguín. Cuba.
E_mail:rev-adm@cristal.hlg.sld.cu