Indice
Anterior
Siguiente
Correo Científico Médico de Holguín 2008;12(1)
Trabajo original
Hospital Provincial Pediátrico Universitario "Octavio de la Concepción de la Pedraja". Holguín.
Comportamiento
del brote epidemiológico de bronquiolitis aguda en el Hospital Pediátrico Provincial
Holguín.
Acute Bronchiolitis Epidemiologic Bud Behavior. Teaching Pediatric Hospital Holguín.
Mariela Parra Cruz1,
Bárbaro Peńa Hidalgo1, Mirna Pilar Aguilera Bauzá1, Belquis
Rodríguez González1, Rosaida Marrero Hernández2, José
Rafael Escalona Aguilera3.
1 Especialista de Primer Grado en Pediatría. Profesor Instructor.
2 Especialista de Primer Grado en Pediatría. Profesor Asistente.
3 Especialista de Primer Grado en Pediatría. Profesor Auxiliar.
RESUMEN
Se realizó un estudio descriptivo, retrospectivo y transversal de 147 lactantes egresados con el diagnóstico de bronquiolitis aguda en el periodo comprendido desde el primero de septiembre hasta el 31 de diciembre de 2005. La mayoría de los pacientes debutaron antes de los tres meses de edad, eran del sexo masculino y de procedencia urbana. Se atendieron 45 pacientes complicados, siendo la bronconeumonía bacteriana la complicación más frecuente, seguida de las diarreas, insuficiencia respiratoria aguda con hipoxemia grave, cuatro de los cuales necesitaron ventilación mecánica. Un menor número de pacientes tuvo atelectasia, neumotórax, otitis media aguda e insuficiencia cardíaca. La bronquiolitis se presentó de forma moderada o grave en pacientes cardiópatas, prematuros, bajo peso al nacer e hijos de fumadores. Un porcentaje importante de pacientes que padecen bronquiolitis grave y eosinofilia inicial debutaron posteriormente con asma bronquial. El tratamiento sintomático, la oxigenoterapia precoz y el aerosol fueron los más frecuentemente utilizados.
Palabra clave: bronquiolitis.
ABSTRACT
A retrospective, descriptive and cross-sectional study in 147 patients at the Respiratory Service at “Octavio de la Concepción de la Pedraja” Teaching Pediatric Hospital from September to December 2005, was carried out. The majority of these patients were diagnosed within the three months of life. The most frequently clinical complications were bacterial bronchopneumonia, diarrhea, acute respiratory failure with severe hypoxemia and four of the patients needed mechanical ventilation. Some patients had atelectasis, pneumothorax, acute otitis media and cardiac insufficiency. Bronchiolitis was moderate or severe in patients with cardiopathy, premature and underweight. A significant part of them with severe bronchiolitis and initial eosinophilia had bronchial asthma. Symptomatic treatment, early oxygen therapy and aerosol were the most frequently treatments used.
Key words: bronchiolitis.
INTRODUCCIÓN
La bronquiolitis aguda es una enfermedad respiratoria epidémica de inicio agudo, con sibilantes de predominio espiratorio, signos acompańantes como son: coriza, otitis, fiebre. La edad del paciente debe ser inferior a 24 meses; preferiblemente inferior a 6 meses1, 2.
El virus respiratorio sincitial es el responsable del 80 % de los casos, este virus RNA es el agente infeccioso más frecuente en la patología respiratoria del lactante, no existen portadores sanos, hay dos tipos de VSR el A y el B. El A produce epidemia todos los ańos y el B cada uno o dos ańos. El tipo A tiene mayor agresividad y produce las formas más graves de la infección2, 3.Otros agentes vírales potencialmente productores de bronquiolitis son los virus para influenza 1 y 3; adenovirus 3, 7 y 21, rinovirus, enterovirus, etc. En nińos inmunodeficientes hay que tener en cuenta al citomegalovirus; no se admite la etiología bacteriana como responsable directa de la bronquiolitis del lactante. En ocasiones la bronconeumonía bacteriana puede confundirse clínicamente con una bronquiolitis2.
La transmisión se realiza por contacto directo con una persona infectada o con sus secreciones, el contacto se produce a través de la conjuntiva o vía nasal no por la mucosa oral, el virus es contagioso y puede transmitirse compartiendo los mismos platos, no lavándose las manos después de estornudar, toser o sonarse la nariz, el virus sincitial respiratorio dura vivo por varias horas en la superficie de los pasamanos de las escaleras, mesas y juguetes2, 4.
La enfermedad afecta al 10% de los lactantes durante una epidemia y de un 15-20% requiere ingreso hospitalario, siendo ésta la causa más frecuente de ingreso en menores de un ańo y la mortalidad en nińos hospitalizados se estima entre 1-2%2. El virus tiene predominio estacional de noviembre a marzo, afecta más a varones que a hembras, también se plantea mayor gravedad en varones, pues proporcionalmente las hembras tienen mayores vías aéreas2,5. Existe riesgo de enfermedad severa en prematuros, pacientes con broncodisplasia, inmunodeficientes y cardiópatas de repercusión. Se atribuye cierto efecto protector a la lactancia materna ya que las regurgitaciones con IgA impregnan las vías respiratorias superiores impidiendo la adhesión del virus sincitial respiratorio5.
La fisiopatología todavía no es totalmente conocida pero parecen combinarse factores del huésped (susceptibilidad genética, alteración geométrica de vías aéreas, atopia, liberación de citocinas, entre otras) y factores ambientales como tabaquismo, exposición temprana y continuada a alergenos. Posiblemente los factores previos del huésped más que el dańo causado por el VSR, constituyen el factor más importante en las recaídas posteriores de los sujetos sin asmas1, 2.
El período de incubación es de cuatro a cinco días, luego el virus se replica en nasofaringe y se disemina a vías bajas, iniciándose las manifestaciones bajas después de uno a tres días de iniciado los síntomas, aparecen tos, febrículas y dificultad respiratoria progresiva con aparición de sibilantes2, 6. En la mayoría de los casos el paciente se recupera en 7-12 días, pero en casos severos progresan la tos y la dificultad respiratoria, aparecen rechazo a la alimentación, taquipnea y en algunos casos cianosis y crisis de apnea2, 6. En el primer mes de vida la clínica puede ser atípica con febrículas, irritabilidad, rechazo de la alimentación y apnea central, confundiéndose muchas veces con una sepsis2.
En el rayo X de tórax se detectan atrapamiento aéreo, engrosamiento peribronquial y a veces atelectasias laminares2, 5. El diagnóstico es clínico y el etiológico se hace examinando las secreciones nasofaringeas por inmunofluorescencia o enzimainmunoanálisis y cultivo celular para la detección de virus2, los cultivos de secreciones nasales y faríngeas, pruebas de inmunofluorescencia con anticuerpo monoclonales fluorescentes anti VSR, o pruebas de ELISA para VSR, son más rápidas y permiten el empleo temprano de tratamiento con ribavirina1,2.
El tratamiento se divide en ambulatorio y hospitalario2. Tratamiento ambulatorio suele ser suficiente en las formas leves. Se basa en las medidas de soportes tales como hidratación oral adecuada, alimentación fraccionada, lavados nasales y aspiración de secreciones, posición semi-sentada, fisioterapia respiratoria ambiente tranquilo y evitar irritaciones, etc. Las formas moderadas, graves y las de presentación en nińos de alto riesgo deben ser atendidas hospitalariamente, valorando otras medidas terapéuticas como son la alimentación por sondas nasogástricas o incluso hidratación intravenosa, deben corregirse las alteraciones electrolíticas si existen2.
El oxígeno es el tratamiento más útil en la bronquiolitis debe administrarse oxígeno humidificado para mantener una saturación del O2 por encima del 94% a los lactantes pequeńos debe administrarse caliente. La respiración artificial es requerida en muy pocos casos. Está indicada cuando la PaO2 es menor de 50 y la PaCO2 es mayor a 75. Cuando el tratamiento de soporte es adecuado muy pocos nińos necesitan ventilación mecánica.
Los broncodilatadores (Salbutamol, Bromuro de Ipratropio) son utilizados en el 80 % de los casos aproximadamente, algunos encuentran eficacia y otros no demuestra ningún beneficio. Se ha demostrado que producen una leve y corta mejoría en los parámetros clínicos pero no alteran la oxigenación, algunos trabajos sugieren que la adrenalina aerosolizada produciría una mejoría clínica más importante que el salbutamol gracias a su efecto alfa y beta adrenérgico: la estimulación alfa puede reducir el edema y la secreción mucosa de la luz bronquiolar, siendo el broncodilatador preferido en urgencias y en casos hospitalizados2.
Los esteroides sistémicos (Metilprednisolona, Dexametasona) no existen dudas a cerca de la ineficacia e incluso en ocasiones pueden ser perjudiciales. La Ribavirina se administra en aerosol durante 12 a 20 horas diarias durante tres a cinco días, sus resultados no han sido satisfactorios y sólo se indican en el paciente con bronquiolitis grave2. Los antibióticos carecen de valor terapéutico salvo que exista una neumonía bacteriana secundaria en cuyo caso se recomienda Cefotaxima o Ceftriaxona2.
El tratamiento preventivo es el fundamental teniendo en cuenta que no existe vacuna efectiva se orienta10 evitar el contacto con nińos enfermos después de tres a cinco días del diagnóstico, realizar el lavado correcto de las manos, realizando éste frecuentemente y antes de cargar el bebé, no utilizar gotas nasales ni oculares, no permitir que el nińo juegue con juguetes tocados por nińos enfermos. Mantener al nińo alejado de los sitios cerrados donde puede estar en contacto con personas enfermas, no llevar a lugares públicos. Fomentar la lactancia materna y lavar los recipientes del nińo con agua caliente y jabón para matar los microbios. No fumar cerca del bebé. El uso de anticuerpos monoclonales humanizados contra el VSR, Gamma Globulina hiperinmune al VSR, así como la inmunización contra el virus sincitial respiratorio.
Motivados por la elevada morbilidad e incluso mortalidad con epidemias anuales de esta enfermedad, de difícil erradicación, puesto que actualmente no existen vacunas disponibles efectivas y seguras; que requieren de recursos e incluso disponer de locales no previstos habitualmente, para el seguimiento de estos nińos; además de los costos hospitalarios por concepto de hospitalización, medicamentos y medios diagnósticos que asume el sistema de salud de nuestro país, realizamos este trabajo con el objetivo de profundizar en los conocimientos de la bronquiolitis aguda, distribuir los casos atendiendo a su edad, sexo y procedencia, relacionar los antecedentes patológicos personales y de padres fumadores con los estadios de la enfermedad, conocer la evolución posterior de los casos graves que necesitaron cuidados intensivos, relacionar las complicaciones con la edad y conocer las más frecuentes; mencionar el tratamiento utilizado en los casos estudiados.
MÉTODO
Se realiza un estudio descriptivo, retrospectivo y transversal de 147 lactantes egresados con el diagnóstico de bronquiolitis aguda en el periodo comprendido desde el 1ro de septiembre hasta el 31 de diciembre de 2005. Revisamos los expedientes clínicos confeccionando una encuesta donde plasmamos las siguientes variables.
- Edad distribuida en tres grupos (0 a 3 meses); (4 a 6 meses) y (7 meses a 1 ańo)
- Sexo: masculino y femenino
- Procedencia según su municipio.
- Estadios de gravedad de la enfermedad:
a) Leve: estadía menos de cuatro días, no-oxigenoterapia, no complicaciones.
b) Moderada: estadía cuatro a siete días con oxigenoterapia y complicaciones no graves.
c) Grave: hipoxemia o complicaciones graves con necesidad de cuidados intensivos o intermedios.
Complicaciones: las derivadas de la enfermedad.
Tratamiento recibido por la enfermedad.
Los datos fueron tabulados y expresados en tablas de frecuencia simple y asociaciones, así como en gráficos.
RESULTADOS Y DISCUSIÓN
En el tabla 1 aparecen relacionados los pacientes según edad y sexo, en nuestro estudio encontramos un mayor número de pacientes (94) entre 0 - 3 meses y en cuanto al sexo predominó el masculino con 89 pacientes que representó el 60.5%, ambos resultados coinciden con la bibliografía revisada.
Tabla 1 Distribución de pacientes según edad y sexo.
|
Grupo de Edad |
Femenino |
Masculino |
TOTAL |
|||
|
No |
% |
No |
% |
No |
% |
|
|
0-3 Meses |
35 |
23,8 |
59 |
40,1 |
94 |
63,9 |
|
4-6 Meses |
12 |
8,2 |
21 |
14,3 |
33 |
22,5 |
|
7-12 Meses |
11 |
7,5 |
9 |
6,1 |
20 |
13,6 |
|
TOTAL |
58 |
39,5 |
89 |
60,5 |
147 |
100 |
Fuente: historias clínicas.
Nos llama la atención que sólo cuatro pacientes tenían menos de 30 días de
edad a diferencia de ańos anteriores donde predominó ese grupo. Gonzalo Cabrera
Roca (1) seńaló en su estudio que la bronquiolitis es más frecuente en lactantes,
su incidencia máxima es en los primeros seis meses de vida, predomina en nińos
por encima de las nińas, siendo más grave en varones, pues proporcionalmente
las hembras tienen mayores vías aéreas. Eduardo Vázquez Lozano y otros2
seńalan que esta enfermedad se ve en menores de dos ańos con mayor
incidencia que en menores de seis meses, siendo la causa más frecuente de
ingreso en menores de un ańo del sexo masculino.
En el tabla 2 recogemos la procedencia observando que más de la mitad de los
pacientes 51 % procedían de la zona urbana del municipio Holguín, seguido
por los municipios Báguanos (10.2 %), Cacocum (8.8 %) y Mayarí (7.5 %), de
este último proceden los casos graves fundamentalmente. Estos resultados
están en correspondencia con lo seńalado por otros autores ya que en la ciudad
existe mayor contaminación ambiental1, 2.
Tabla 2 Distribución de pacientes según municipio de procedencia.
|
Municipio |
No. Casos |
% |
|
Holguín |
75 |
51 |
|
Mayarí |
11 |
7.5 |
|
Báguanos |
15 |
10.2 |
|
U.Noris |
7 |
48 |
|
Antilla |
1 |
0.7 |
|
Banes |
1 |
0.7 |
|
Cueto |
8 |
5.4 |
|
R.Freyre |
2 |
1.4 |
|
C. García |
4 |
2.7 |
|
Cacocum |
13 |
8.8 |
|
Gibara |
10 |
6.8 |
|
TOTAL |
147 |
100 |
Fuente: historias clínicas.
En el tabla 3 observamos los antecedentes patológicos personales y su relación
con la gravedad de la enfermedad, se conoció que las cardiopatías congénitas,
la prematuridad con bajo peso, la desnutrición y las afecciones neonatales
aportaron la mayor gravedad del cuadro, también se relacionó en esta tabla
el antecedente de padres fumadores, se encontró en más de la mitad de los
pacientes que evolucionaron como moderados y graves. Se demostró una relación
directa de estos antecedentes con el desarrollo de una bronquiolitis moderada
o grave.
Tabla 3. Relación de la gravedad de la bronquiolitis con los antecedentes patológicos personales y antecedentes familiares de fumadores.
|
Antecedentes |
Estadios de gravedad |
||
|
Leve |
Moderada |
Grave |
|
|
Cardiopatías |
|
|
3 |
|
Desnutrición |
|
|
1 |
|
Pretérminos. Bajo peso |
6 |
5 |
7 |
|
Afecciones neonatales |
1 |
|
2 |
|
Displasia broncopulmonar |
|
|
1 |
|
Reflujo gastro esofágicos |
2 |
|
2 |
|
Estridor laríngeo congénito |
1 |
|
|
|
Padres fumadores |
43 |
2 |
8 |
Fuente: historias clínicas.
Gonzalo Cabrera1 plantea que hay mayor riesgo de enfermedad severa en pacientes prematuros con broncodisplasia, inmunodeficientes y cardiópatas de repercusión, tal como resultó en nuestro trabajo. Eduardo Vázquez2 plantea que entre los nińos susceptibles a padecer una bronquiolitis grave se encuentran los menores de 6 meses, prematuros, displasia broncopulmonar, FQ y otros procesos pulmonares crónicos, cardiópatas, síndromes malformativos, inmunodeficiencia, que coincide también con nuestros resultados.
En el gráfico 1 recogemos la evolución posterior de pacientes que padecieron
bronquiolitis grave encontrando que el 35, 3 % de estos pacientes reingresaron
por sibilancias y nos llama la atención que de once pacientes que tuvieron
eosinofilia en el hemograma inicial, seis de ellos han ingresado posteriormente
con cuadros obstructivos bronquiales. En la bibliografía revisada7
seńalan que se ha demostrado que tras una bronquiolitis por el virus respiratorio
sincitial, es frecuente la recidiva de episodios de sibilantes, hasta en un
30 - 80 % de los lactantes que padecieron una bronquiolitis importante, no
es fácil sin embargo determinar “a priori” qué lactantes presentará recurrencias,
nuestros resultados coinciden con lo seńalado. Con relación a la eosinofilia
inicial se refiere en la bibliografía7 puede estar en correspondencia
con el debut del asma bronquial en estos pacientes coincidiendo igualmente
con estos resultados.
Gráfico 1. Evolución de los pacientes con bronquiolitis grave.
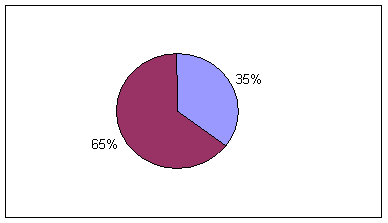
|
Total de pacientes con bronquiolitis grave |
Ingresos posteriores por síndrome obstructivo bronquial |
|||
|
Sí |
No. |
|||
|
No. |
% |
No. |
% |
|
|
17 |
6 |
35.3 |
11 |
64.7 |
Fuente: historias clínicas.
En el tabla 4 se relaciona la edad de los pacientes con la aparición de complicaciones observándose que de los 45 pacientes complicados 42 tenían edad entre 0-6 meses, consideramos este resultado esté relacionado con factores inmunológicos, además que poseen disminuido el diámetro de sus vías aéreas.
Tabla 4. Relación entre la edad del paciente y la aparición de complicaciones.
|
Edad |
Complicaciones |
TOTAL |
||||
|
Sí |
NO |
|||||
|
No |
% |
No |
% |
No |
% |
|
|
0-3 meses |
32 |
21.8 |
62 |
42.2 |
94 |
64 |
|
4-6 meses |
10 |
6.8 |
24 |
16.3 |
34 |
23.1 |
|
7-12 meses |
3 |
2 |
16 |
10.9 |
19 |
12.9 |
|
TOTAL |
45 |
30.6 |
102 |
69.4 |
147 |
100 |
Fuente: historias clínicas.
En el gráfico 2 mostramos las complicaciones encontradas siendo la bronconeumonía bacteriana la complicación más frecuente con 24 pacientes, seguida de las diarreas con 13 y 8 que presentaron insuficiencia respiratoria aguda con hipoxemia grave siendo necesaria ventilación mecánica a 4 de ellos, la atelectasia neumotórax, OMA e insuficiencia cardiaca la presentaron un menor número de pacientes. Estos resultados coinciden con lo expresado por otros autores1, 2,7. En la bibliografía revisada se seńala que por lo regular la mayoría de las veces la bronquiolitis evoluciona hacia la resolución entre una y dos semanas, sin embargo, algunos pacientes muestran curso grave y desarrollan hipoxia, deshidratación, neumotórax e insuficiencias cardiacas congestivas y un pequeńo porcentaje de casos presenta insuficiencia respiratoria aguda que requiere soporte ventilatorio1, 2,7.
Gráfico 2. Complicaciones encontradas.
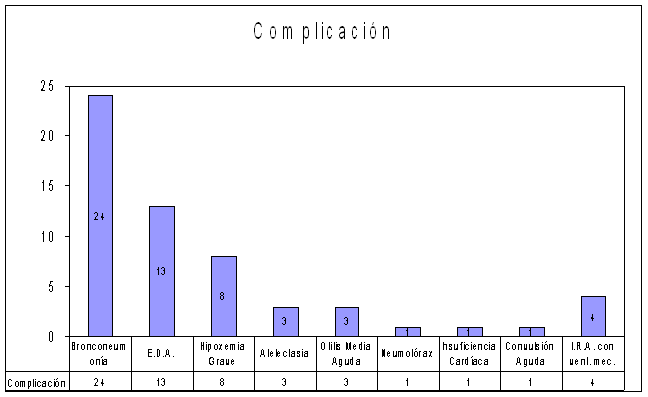
Fuente: historias clínicas.
En el tabla 5 aparece el tratamiento utilizado en los pacientes ingresados observándose que el tratamiento con aerosol y oxigenoterapia precoz son los más utilizados además del sintomático que se utiliza en el 100 % de los pacientes. Nuestros resultados coinciden con la bibliografía revisada1, 2 donde utilizan tratamiento sintomático y se realizan pruebas de administración de broncodilatadores, puesto que en algunos estudios han mejorado la oximetría y se continúa este tratamiento según la respuesta individual de cada paciente coincidiendo con nuestro resultado donde algunos mejoran pero otros no presentan respuesta, incluso empeoran con su uso, además no han demostrado la utilidad de los corticoides10.
Tabla 5. Tratamiento utilizado en los pacientes estudiados.
|
Tratamiento |
No. Casos |
% |
|
Sintomático |
147 |
100 |
|
Oxígeno |
72 |
49 |
|
Aerosol |
139 |
94.5 |
|
Esteroides |
7 |
4.7 |
|
Antibióticos |
27 |
18.4 |
|
V. Mecánica |
4 |
2.7 |
Fuente: historias clínicas.
Eduardo Vázquez Lozano2 se refiere a un tratamiento ambulatorio y otro hospitalario para las formas moderadas y graves y nińos de riesgos utilizando el oxígeno, los broncodilatadores en un 80 % de los casos dándole mayor valor al uso de la adrenalina en aerosol que al salbutamol, se contraindican los broncodilatadores orales en nińos pequeńos por los efectos indeseables. (2) Los broncodilatadores se usan normalmente para el manejo de la bronquiolitis en América del Norte, pero no en el Reino Unido8.
En relación con los esteroides en un estudio randomizado y controlado donde
se comparó placebo con el uso de corticosteroides nebulizados en bronquiolitis
aguda por VRS se concluyó que no existen efectos clínicos beneficiosos a corto
ni a largo plazo con su utilización en la fase aguda9. Algunos
autores2 recomiendan su uso debido a que la inflamación y la respuesta
inmune están implicadas en la patogénesis de la enfermedad. La Ribavirina
no ha tenido resultados satisfactorios, la American Academy of Pediatrics
sólo los indica en el paciente con bronquiolitis grave2. Los antibióticos
carecen de valor terapéutico pero hay que tener en cuenta que el propio VRS
puede producir en estos nińos una bronconeumonía2.
CONCLUSIONES
La bronquiolitis aguda es más frecuente en el nińo menor de seis meses, del
sexo masculino y procedencia urbana. La bronconeumonía bacteriana fue la
complicación más frecuente. La bronquiolitis aguda se presenta de forma moderado
o grave en pacientes cardiópatas, prematuros, bajo peso al nacer e hijos de
fumadores. Un porcentaje importante de pacientes que padecen bronquiolitis
grave y eosinofilia inicial debutan posteriormente con asma bronquial. El
tratamiento sintomático y la oxigenoterapia precoz son los más frecuentemente
utilizados.
BIBLIOGRAFÍA